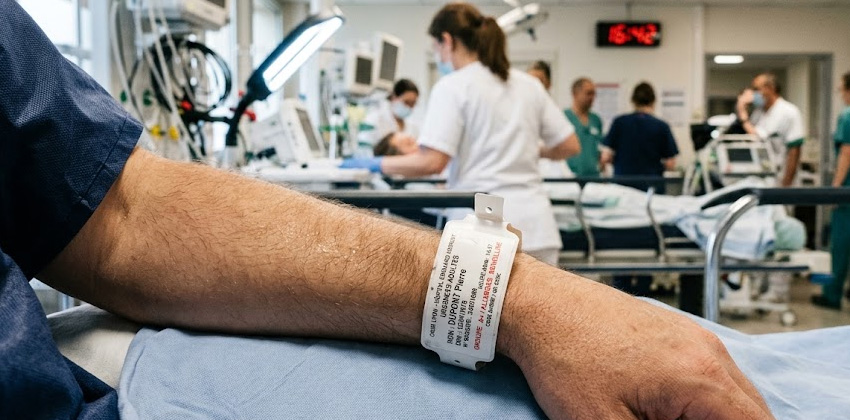
Patient arrivé par le SAMU sans connaissance, personne agitée incapable de décliner son identité, usager sans pièce d’identité… Les services d’urgences font face quotidiennement à des situations où l’identification standard est impossible. Tour d’horizon des protocoles, des obligations réglementaires et du rôle central du bracelet patient.
L’identification du patient est le premier acte clinique. Avant toute prescription, tout soin, toute transfusion — avant même le diagnostic. Aux urgences, cette étape fondamentale se heurte à des situations extrêmes où les procédures standard volent en éclat. Que faire quand le patient ne peut pas parler ?
Pourquoi les urgences sont-elles un terrain à part en matière d’identitovigilance ?
Dans un service programmé, l’identification se fait en amont : pré-admission, rendez-vous, vérification de la carte Vitale. Aux urgences, rien de tout cela. Le patient arrive souvent sans préavis, parfois sans conscience, parfois sans vouloir ou pouvoir décliner son identité.
Les services d’urgences concentrent plusieurs facteurs aggravants : flux élevé de patients, pression temporelle intense, passages nocturnes, personnels variés. C’est précisément dans ces conditions que les erreurs d’identification surviennent le plus souvent — et c’est précisément là qu’elles peuvent avoir les conséquences les plus graves.
L’administration de soins au mauvais patient est l’événement indésirable le plus fréquent lié à une mauvaise identification. Selon le RNIV 2024, une mauvaise identification peut aussi causer un retard de prise en charge, une erreur diagnostique, une erreur thérapeutique ou l’enregistrement de données de santé dans le mauvais dossier.
Entre janvier 2022 et décembre 2023, l’ARS Auvergne-Rhône-Alpes a recensé 186 événements indésirables liés à l’identitovigilance, dont 11 événements graves — presque tous liés à la prise en charge médicamenteuse ou à la radiovigilance. Dans 7 % des cas, le pronostic vital du patient a été engagé. Dans 1 % des cas, le patient est décédé.
Trois situations critiques, trois approches distinctes
Face à un patient qui ne peut pas s’identifier, le RNIV (Référentiel National d’Identitovigilance) distingue plusieurs cas de figure, chacun appelant une réponse spécifique. Le référentiel, mis à jour en décembre 2024 sous l’égide de l’Agence du Numérique en Santé (ANS), constitue le cadre réglementaire de référence pour tous les établissements de santé français.
Situation 1 — Le patient inconscient ou non communiquant, sans aucune information
C’est le scénario le plus redouté des équipes admissions. Un patient arrive par le SAMU, inconscient, sans aucun document, sans accompagnant, sans nom. Que faire ?
1 – Création d’une identité fictive dans le SIH
Le RNIV 2024 est explicite : « la création d’une identité est obligatoire pour enregistrer la prise en charge. » En l’absence totale d’information, l’établissement crée un dossier avec des traits fictifs (prénom, nom, date de naissance approximatifs). L’adresse fictive est celle de l’établissement. Le statut « Identité fictive » est coché dans le système d’information.
2 – Pose immédiate du bracelet patient en statut provisoire
Un bracelet patient est posé dès l’admission, arborant les éléments de l’identité fictive et un code-barres ou QR code relié au dossier provisoire. Dans de nombreux établissements, un bracelet patient de couleur spécifique (jaune) signale visuellement aux soignants que l’identité n’est pas confirmée. Ce signal visuel est essentiel pour alerter toute l’équipe.
3 – Signalement si nécessaire aux forces de l’ordre
Une circulaire DHOS de 2005 (n°2005-226) oblige l’hôpital à signaler aux services de police ou de gendarmerie les personnes hospitalisées non identifiées. Le chef de service complète une fiche de signalement transmise à l’unité territorialement compétente, avec copie à l’Office central chargé des disparitions inquiétantes.
4 – Correction dès que l’identité est connue + fusion de dossier
Dès qu’un proche, un document ou le patient lui-même permet de confirmer l’identité réelle, les soignants informent le service des admissions. Une recherche d’antériorité est lancée, l’identité fictive est remplacée, et la procédure de fusion est déclenchée pour éviter tout doublon dans le système d’information.
Situation 2 — Le patient sans pièce d’identité à haut niveau de confiance
Le patient est conscient et peut décliner son identité, mais ne dispose pas d’un document officiel (carte nationale d’identité, passeport, titre de séjour). Il présente éventuellement un document de confiance intermédiaire : permis de conduire, carte Vitale, ordonnance.
Dans ce cas, le RNIV prévoit d’enregistrer l’identité déclarée ou celle figurant sur le document disponible, avec le statut « Identité provisoire ». Un bracelet patient signalant ce statut est posé. Le patient ou sa famille est invité à présenter rapidement une pièce d’identité à haut niveau de confiance au service des admissions.
Si le patient présente deux pièces d’identité avec des données contradictoires, le RNIV recommande de privilégier le document qui contient l’identité déclinée par l’usager lui-même. En cas de doute persistant, la cellule identitovigilance de l’établissement doit être saisie.
Situation 3 — Le patient agité, confus ou dément
Patients psychiatriques, personnes âgées désorientées, patients sous l’influence de substances : ces situations sont fréquentes aux urgences. Le patient est physiquement présent, potentiellement accompagné, mais incapable de confirmer fiablement son identité. Les données déclarées par l’accompagnant peuvent servir de base, mais restent à vérifier. Le statut restera « Identité provisoire » jusqu’à confirmation.
Le bracelet patient : bien plus qu’un support d’information
Dans toutes les situations décrites ci-dessus, le bracelet patient joue un rôle qui dépasse la simple fonction d’étiquette. Il est le lien physique et permanent entre l’identité numérique enregistrée dans le dossier patient informatisé (DPI) et la personne prise en charge. Il est le seul dispositif qui reste sur le patient pendant tout son parcours, quelle que soit la rotation des équipes.
Rôle du bracelet selon le statut d’identité aux urgences
| Statut de l’identité | Type de bracelet recommandé | Informations affichées | Action prioritaire |
|---|---|---|---|
| Identité qualifiée / validée | Bracelet standard (blanc) | Nom de naissance, prénom, date de naissance, code-barres/QR code | Vérification orale à chaque acte |
| Identité provisoire | Bracelet jaune ou couleur dédiée | Identité provisoire ou données disponibles + mention « PROVISOIRE » | Confirmer l’identité dès que possible, déclencher fusion si doublon |
| Identité fictive | Bracelet spécifique + alerte visuelle | Traits fictifs + attribut « Identité fictive » visible | Signalement aux admissions + recherche d’identité active |
Sur le plan technique, les exigences aux urgences sont spécifiques : le bracelet doit être posable rapidement, résistant aux manipulations et aux désinfectants, et présenter une lisibilité irréprochable même dans des conditions d’éclairage dégradées (nuit, box de déchocage). Les matériaux synthétiques (polyéthylène, Tyvek) sont particulièrement recommandés pour leur durabilité et leur résistance à l’humidité.
L’utilisation d’un système d’impression thermique rapide, couplé directement au SIH, permet de générer un bracelet dès l’enregistrement du dossier — même provisoire — et de le modifier instantanément si l’identité est rectifiée, sans rupture de traçabilité.
Le risque silencieux : les doublons et la fusion de dossiers
Une identité provisoire bien gérée doit impérativement être fusionnée avec la vraie identité du patient une fois celle-ci connue. Sans cette étape, le système d’information conserve deux dossiers distincts pour le même patient — ce que les experts appellent un doublon. Le doublon est l’une des sources d’erreur les plus graves, car il fragmente l’historique médical du patient et peut conduire à des prescriptions inappropriées lors d’une prochaine admission.
Le RNIV 2024 est très précis sur ce point : après fusion, le système d’information doit garder une trace de la modification, propager l’information à tous les acteurs concernés (internes et externes), et s’assurer que l’ensemble des pièces du dossier comportent bien le bon identifiant. Cette propagation en cascade doit être confiée aux référents des logiciels métiers concernés.
Dans un Groupement Hospitalier de Territoire (GHT), une identité provisoire créée sur un site peut ne pas être connue des autres établissements du groupe. La fusion doit donc être orchestrée au niveau du serveur d’identité partagé, et non uniquement au niveau local. Une procédure inter-établissements est indispensable.
Le cadre réglementaire en 2025 : ce que dit le RNIV v2.0
La dernière mise à jour du Référentiel National d’Identitovigilance date de décembre 2024 (RNIV v2.0, arrêté du 12 décembre 2024). Elle modifie l’arrêté du 24 décembre 2019 et impacte plusieurs documents essentiels, notamment le référentiel INS (Identité Nationale de Santé) et son guide d’implémentation.
Les principales évolutions concernant les situations dégradées aux urgences sont :
Clarification des cas d’identité fictive
Le RNIV v2.0 liste explicitement les situations autorisant une identité fictive : accueil d’un usager non accompagné non communiquant ou délirant, accueil massif de victimes en situation sanitaire exceptionnelle, usager faisant valoir son droit à une prise en charge anonyme.
Exigences de traçabilité renforcées
Toute modification d’identité (y compris le passage d’une identité fictive à une identité réelle) doit laisser une trace dans le système d’information (Exigence SI 14). Les personnels autorisés à effectuer cette modification sont strictement encadrés.
Obligation de signalement et de RETEX
Toute erreur d’identification détectée doit faire l’objet d’une déclaration dans le Système de Signalement des Événements Indésirables (SSEI) et être intégrée dans une démarche de retour d’expérience (RETEX), selon une méthode validée par la HAS.
Refus du bracelet : une situation à tracer
Le patient est en droit de refuser le port du bracelet d’identification. Ce refus doit être consigné dans le dossier patient. La vérification de l’identité par interrogatoire oral reste obligatoire avant chaque acte, indépendamment du port du bracelet.
Questions fréquentes des équipes soignantes
Peut-on poser un bracelet avant que le patient soit enregistré dans le SIH ?
Non, le bracelet doit être généré à partir des données enregistrées dans le système d’information, même si ces données sont provisoires. Poser un bracelet écrit à la main ou sans liaison au SIH est une source d’erreur grave et n’est pas conforme au RNIV. Si l’impression automatique est impossible (panne, déchocage), une procédure dégradée doit être formalisée à l’avance, avec identification visuelle spécifique.
Combien d’identifiants doit-on vérifier avant chaque acte aux urgences ?
Le RNIV et les recommandations internationales (Joint Commission, OMS) convergent : deux identifiants obligatoires minimum, avec interdiction formelle d’utiliser le numéro de chambre ou de lit comme identifiant. En pratique : nom de naissance + date de naissance, confirmés oralement ou par lecture du bracelet. Le numéro de dossier (via code-barres) peut servir de deuxième identifiant.
Que faire si un patient donne une fausse identité volontairement ?
Ce cas — documenté dans la littérature (voir les travaux de la SFMU) — est l’un des plus délicats. La fausse identité peut être liée à une crainte (situation administrative, relation cachée) ou à une volonté d’exercer le droit à une prise en charge anonyme. Dans ce dernier cas, le RNIV prévoit une procédure spécifique. Si la fausse identité est découverte après admission, la correction suit la même procédure que pour une identité fictive : correction dans le SIH, fusion si doublon, traçabilité de la modification.
Quand le bracelet jaune peut-il être retiré ?
Le bracelet provisoire (jaune) peut être remplacé par un bracelet standard uniquement lorsque l’identité du patient a été vérifiée sur la base d’un document à haut niveau de confiance, et que le dossier a été mis à jour dans le SIH (passage au statut « Identité validée » ou « Identité qualifiée »). En aucun cas ce remplacement ne doit se faire sur la seule affirmation verbale du patient, sauf procédure interne spécifique validée par la cellule identitovigilance.
La certification HAS contrôle-t-elle ces pratiques aux urgences ?
Oui. L’identitovigilance figure explicitement dans le manuel de certification HAS. Les auditeurs vérifient notamment : l’existence d’une charte d’identitovigilance adaptée à l’établissement, les procédures en mode dégradé (patient inconscient, panne SIH), les taux de déclaration d’événements indésirables liés à l’identification, et la traçabilité des fusions de dossiers.
Ce qu’il faut retenir
L’identitovigilance aux urgences n’est pas une contrainte administrative. C’est un acte clinique à part entière, dont les défaillances se mesurent en erreurs médicamenteuses, en retards de prise en charge, et dans les cas les plus graves, en vies perdues.
Face à un patient inconscient, agité ou sans papiers, le RNIV 2024 offre un cadre clair : identité fictive créée immédiatement, bracelet provisoire posé dès l’admission, procédure de fusion déclenchée dès que l’identité est connue, signalement des événements indésirables sans exception.
Le bracelet patient reste, dans cette chaîne, le dispositif le plus simple et le plus fiable pour maintenir le lien entre une identité — même provisoire — et un patient en situation critique. À condition qu’il soit bien conçu, bien posé, et bien intégré au système d’information.
Sources et références
- Ministère de la Santé — Identitovigilance — Référentiel National (RNIV), mis à jour décembre 2024
- Agence du Numérique en Santé (ANS) — RNIV 01 Principes communs, version 2.0, décembre 2024
- Haute Autorité de Santé (HAS) — Rapport annuel EIGS 2023 — Septembre 2024
- ARS Auvergne-Rhône-Alpes — Identitovigilance — Sensibilisation aux EIAS, analyse 2022-2023
- SFMU (Société Française de Médecine d’Urgence) — Identitovigilance aux urgences : un combat de tous les jours — Saglietto, Congrès Urgences 2013
- AP-HP — Direction des Affaires Juridiques — Le patient sans identité — Circulaire DHOS n°2005-226 du 13 mai 2005
- Ségur Numérique en Santé — Île-de-France — FAQ Cellule Identitovigilance — Juillet 2024
- Loi n°2002-303 du 4 mars 2002 — Relative aux droits des malades et à la qualité du système de santé (Code de la santé publique)